病院機能評価機構へ受審の申し込みを行い、受審月を決定してください。
コロナの影響もあり、希望する時期に受審できない可能性もあります。
【受審申込ページ】公益財団法人日本機能評価事業 病院機能評価事業
※図表はイメージです
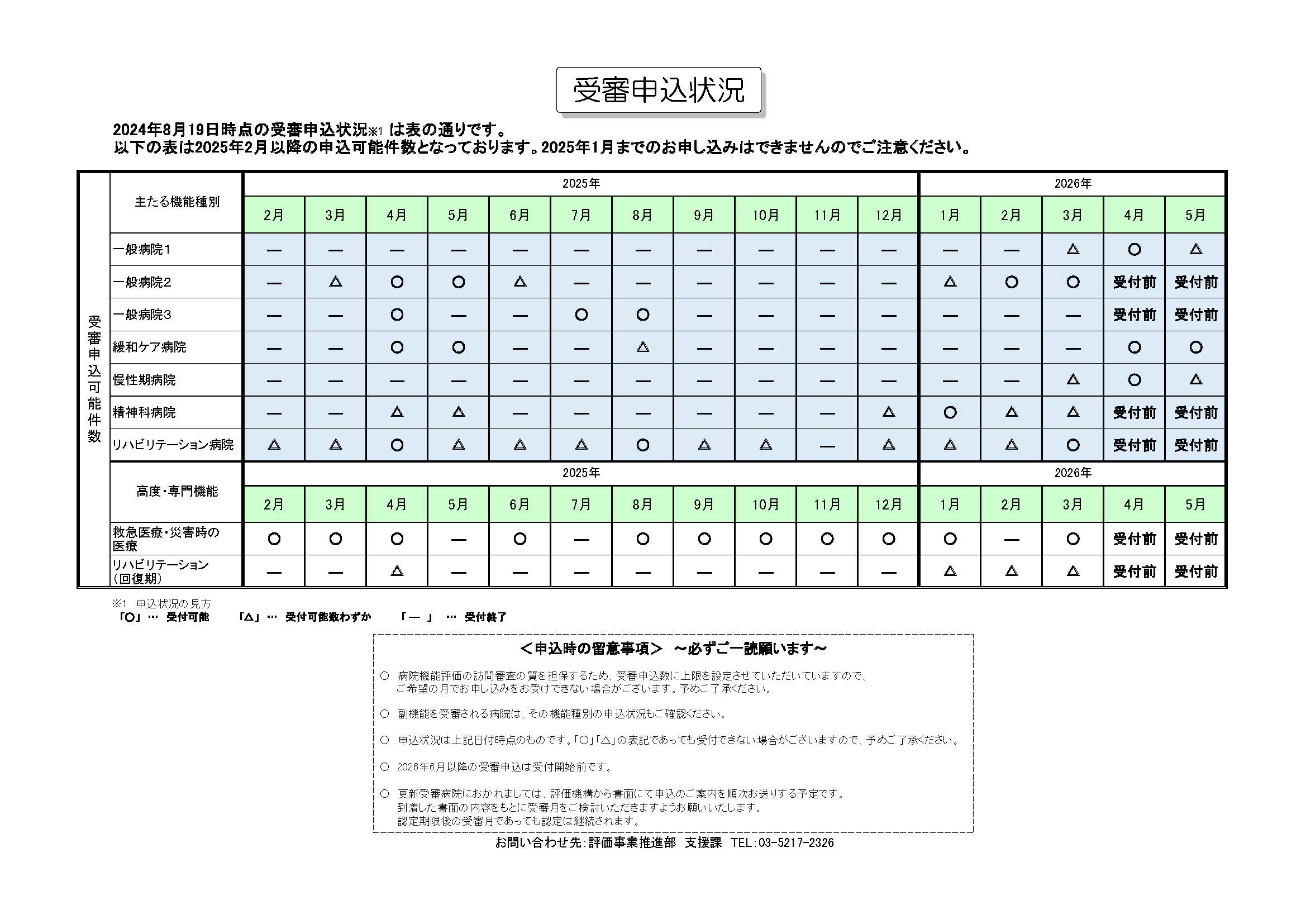
図は、受審に向けた体制図の一例です。指揮命令は院長発信とし、4領域それぞれのメインとなる担当者を決定します。
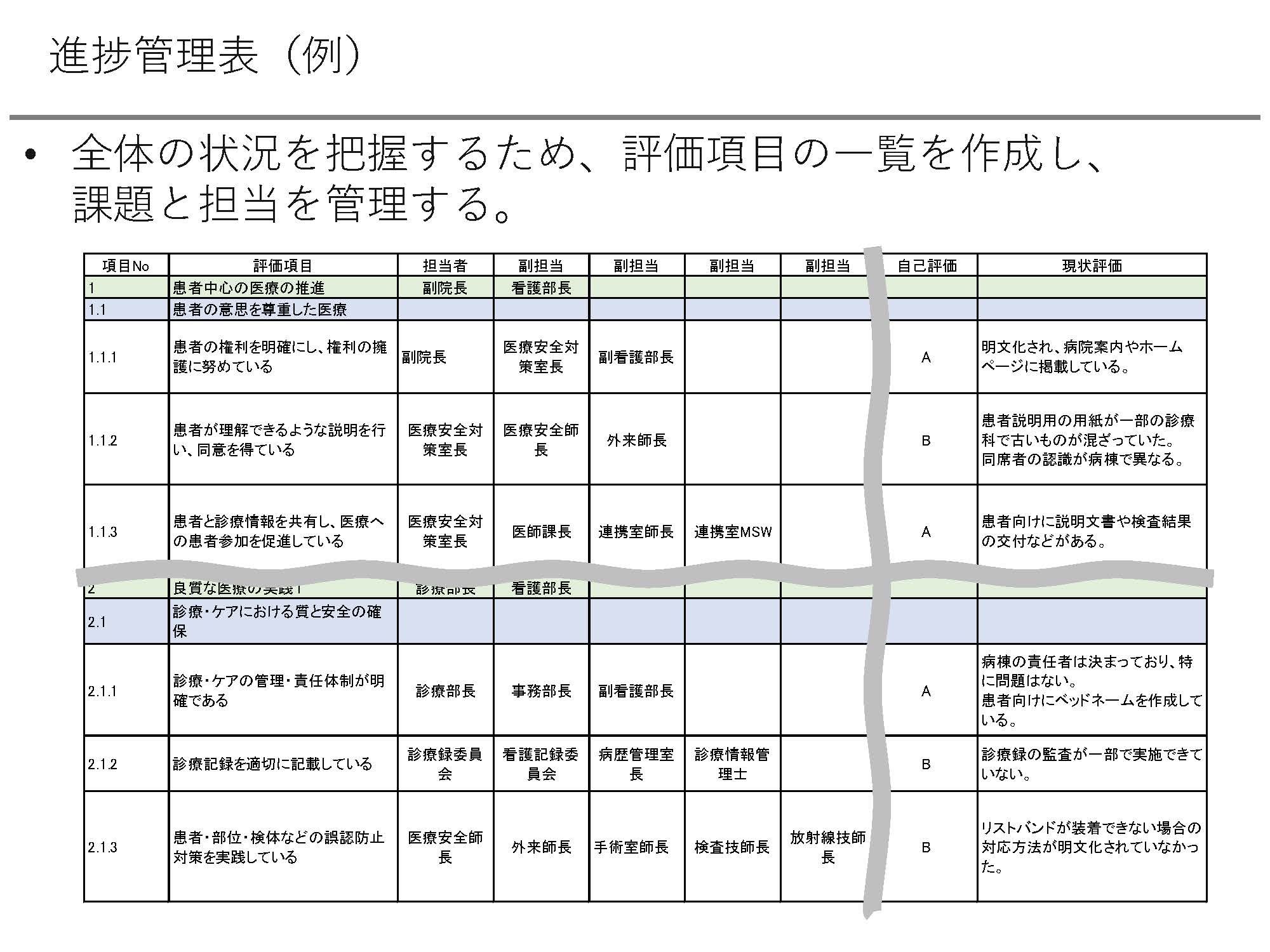
その後、全体の評価項目の一覧を作成し、課題と担当を管理します。
大きな変更点としては、既存のケアプロセス調査に加え、「カルテレビュー」審査が加わったことです。
1つのカルテ(いわゆるチャンピオンカルテ)の確認だけではなく、ケアプロセス調査において紹介した運用と記録が、他のカルテにおいても実践できているかの確認が行われます。病院側のプレゼンテーションはなく、サーベイヤーが記録を確認する調査です。
病院として看護師が同席を必須とするべき「説明と同意」を何とするか取り決めしてください。例えば高難易度の手術、先進治療、同意した内容を撤回するときなどが挙げられます。
医師からの報告件数は、全体の1割以上を求められます。医療安全体制に関する考え方として、インシデント・アクシデントの事例に関与があった職員のそれぞれから報告が必要とされます。医師に対してもレベル3b以上は必須報告とする、オーダー内容を誤ったなど、報告を求める内容を具体的に伝えてください。
医師は看護師が実施したカンファレンスを確認していること、日常の当該患者の診療を実施していること、この2つがあれば身体拘束そのものへの医師の記録が毎日なくても構いません。
医師は健康リスクが特に高い職種であることから、病院機能評価では従前より非常勤医師は主たる勤務先での健康診断受診の実態を確認することを強く求めています。
院内研修会、受審の課題となる点の調査、本審査を想定した模擬など、ご希望をお伺いし組み立てします。まずはご連絡ください。